Decadron 0.5mg Dexamethason Utilisations, effets secondaires et dosage. Prix en Pharmacie. Medicaments generiques sans ordonnance.
Qu'est-ce que Decadron 0,5 mg et comment est-il utilisé ?
Decadron (dexaméthasone) est un corticostéroïde, semblable à une hormone naturelle produite par les glandes surrénales, utilisé pour traiter l'arthrite, la peau, le sang, les reins, les yeux, la thyroïde, les troubles intestinaux, les allergies graves et l'asthme. Decadron 0,5 mg est également utilisé pour traiter certains types de cancer et, occasionnellement, l'œdème cérébral. Le nom de marque Decadron 0,5 mg n'est plus disponible aux États-Unis ; il peut être disponible en tant que générique.
Quels sont les effets secondaires de Decadron 0,5 mg ?
Les effets secondaires de Decadron (dexaméthasone) peuvent inclure :
- nausée,
- vomissement,
- maux d'estomac,
- mal de tête,
- vertiges,
- acné,
- démangeaison de la peau,
- augmentation de la croissance des cheveux,
- menstruations irrégulières,
- troubles du sommeil,
- Augmentation de l'appétit,
- gain de poids,
- ecchymoses faciles,
- l'anxiété ou
- la dépression.
Les effets secondaires de Decadron (dexaméthasone) énumérés ci-dessus peuvent devenir graves et inclure :
- saignement gastro-intestinal,
- sensibilité accrue à de nombreux types d'infections, et
- gonflement.
LA DESCRIPTION
Les comprimés DECADRON® (comprimés de dexaméthasone, USP), pour administration orale, sont offerts en deux dosages, 0,5 mg et 0,75 mg. Les ingrédients inactifs sont le phosphate de calcium, le lactose, le stéarate de magnésium et l'amidon. Les comprimés DECADRON 0,5 mg contiennent également du D&C Yellow 10 et du FD&C Yellow 6. Les comprimés DECADRON 0,75 mg contiennent également du FD&C Blue 1.
Le poids moléculaire de la dexaméthasone est de 392,47. Il est désigné chimiquement sous le nom de 9-fluoro-11β,17,21trihydroxy-16α-méthylprégna-1,4-diène-3,20-dione. La formule empirique est C22H29FO5 et la formule structurale est :
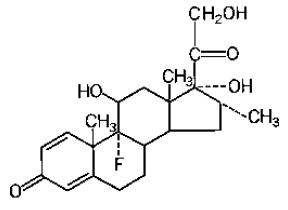
La dexaméthasone, un stéroïde corticosurrénalien synthétique, est une poudre cristalline blanche à pratiquement blanche, inodore. Il est stable dans l'air. Il est pratiquement insoluble dans l'eau.
LES INDICATIONS
États allergiques
Contrôle des affections allergiques graves ou invalidantes insolubles dans les essais adéquats de traitement conventionnel de l'asthme, de la dermatite atopique, de la dermatite de contact, des réactions d'hypersensibilité médicamenteuse, de la rhinite allergique perannuelle ou saisonnière et de la maladie sérique.
Maladies dermatologiques
Dermatite herpétiforme bulleuse, érythrodermie exfoliative, mycosis fongoïde, pemphigus et érythème polymorphe sévère (syndrome de Stevens-Johnson).
Troubles endocriniens
Insuffisance corticosurrénalienne primaire ou secondaire (l'hydrocortisone ou la cortisone est le médicament de choix ; peut être utilisée en conjonction avec des analogues minéralocorticoïdes synthétiques le cas échéant ; dans la petite enfance, la supplémentation en minéralocorticoïde est particulièrement importante), hyperplasie congénitale des surrénales, hypercalcémie associée au cancer et thyroïdite non suppurée.
Maladies gastro-intestinales
Pour dépanner le patient au cours d'une période critique de la maladie dans l'entérite régionale et la colite ulcéreuse.
Troubles hématologiques
Anémie hémolytique acquise (auto-immune), anémie hypoplasique congénitale (érythroïde) (anémie de Diamond-Blackfan), purpura thrombocytopénique idiopathique chez l'adulte, aplasie pure des globules rouges et cas sélectionnés de thrombocytopénie secondaire.
Divers
Test diagnostique de l'hyperfonction corticosurrénalienne, de la trichinose avec atteinte neurologique ou myocardique, de la méningite tuberculeuse avec bloc sous-arachnoïdien ou bloc imminent lorsqu'il est utilisé avec une chimiothérapie antituberculeuse appropriée.
Maladies néoplasiques
Pour la prise en charge palliative des leucémies et des lymphomes.
Système nerveux
Exacerbations aiguës de la sclérose en plaques, œdème cérébral associé à une tumeur cérébrale primitive ou métastatique, une craniotomie ou un traumatisme crânien.
Maladies ophtalmiques
Ophtalmie sympathique, artérite temporale, uvéite et états inflammatoires oculaires ne répondant pas aux corticostéroïdes topiques.
Maladies rénales
Induire une diurèse ou une rémission de la protéinurie dans le syndrome néphrotique idiopathique ou celui dû au lupus érythémateux.
Maladies respiratoires
Bérylliose, tuberculose pulmonaire fulminante ou disséminée en cas d'utilisation concomitante avec une chimiothérapie antituberculeuse appropriée, pneumonies éosinophiles idiopathiques, sarcoïdose symptomatique.
Troubles rhumatismaux
En tant que traitement d'appoint pour une administration à court terme (pour aider le patient à surmonter un épisode aigu ou une exacerbation) dans l'arthrite goutteuse aiguë, la cardite rhumatismale aiguë, la spondylarthrite ankylosante, le rhumatisme psoriasique, la polyarthrite rhumatoïde, y compris la polyarthrite rhumatoïde juvénile (certains cas peuvent nécessiter une faible dose traitement d'entretien). Pour le traitement de la dermatomyosite, de la polymyosite et du lupus érythémateux disséminé.
DOSAGE ET ADMINISTRATION
Pour l'administration orale
La posologie initiale varie de 0,75 à 9 mg par jour selon la maladie à traiter.
Il convient de souligner que les exigences posologiques sont variables et doivent être individualisées en fonction de la maladie sous traitement et de la réponse du patient.
Après qu'une réponse favorable soit notée, le dosage d'entretien approprié devrait être déterminé en diminuant le dosage initial de médicament dans de petites décrémentations aux intervalles de temps appropriés jusqu'à ce que le dosage le plus bas qui maintienne une réponse clinique adéquate soit atteint.
Les situations qui peuvent nécessiter des ajustements posologiques sont les modifications de l'état clinique secondaires à des rémissions ou à des exacerbations du processus pathologique, la réactivité individuelle du patient au médicament et l'effet de l'exposition du patient à des situations stressantes non directement liées à l'entité pathologique sous traitement. Dans cette dernière situation, il peut être nécessaire d'augmenter la posologie du corticostéroïde pendant une période de temps compatible avec l'état du patient. Si après un traitement à long terme, le médicament doit être arrêté, il est recommandé de le retirer progressivement plutôt que brusquement.
Dans le traitement des poussées aiguës de la sclérose en plaques, des doses quotidiennes de 30 mg de dexaméthasone pendant une semaine suivies de 4 à 12 mg un jour sur deux pendant un mois se sont révélées efficaces (voir PRÉCAUTIONS , Neuro-psychiatrique ).
Chez les patients pédiatriques, la dose initiale de dexaméthasone peut varier en fonction de l'entité pathologique spécifique traitée. La gamme des doses initiales est de 0,02 à 0,3 mg/kg/jour en trois ou quatre doses fractionnées (0,6 à 9 mg/m2bsa/jour).
À des fins de comparaison, voici la dose équivalente en milligrammes des différents corticostéroïdes :
Ces relations de dose ne s'appliquent qu'à l'administration orale ou intraveineuse de ces composés. Lorsque ces substances ou leurs dérivés sont injectés par voie intramusculaire ou dans les espaces articulaires, leurs propriétés relatives peuvent être fortement altérées.
Dans les troubles allergiques aigus spontanément résolutifs ou les exacerbations aiguës de troubles allergiques chroniques, le schéma posologique suivant associant un traitement parentéral et oral est suggéré :
Injection de phosphate sodique de dexaméthasone, USP 4 mg par mL :
Premier jour 1 ou 2 mL, intramusculaire comprimés DECADRON, 0,75 mg : Deuxième jour 4 comprimés en deux doses fractionnées Troisième jour 4 comprimés en deux doses fractionnées Quatrième jour 2 comprimés en deux doses fractionnées Cinquième jour 1 comprimé Sixième jour 1 comprimé Septième jour Aucun traitement Visite de suivi du huitième jour
Ce schéma est conçu pour assurer un traitement adéquat pendant les épisodes aigus, tout en minimisant le risque de surdosage dans les cas chroniques.
Dans l'œdème cérébral, l'injection de phosphate de sodium de dexaméthasone, USP est généralement administrée initialement à une dose de 10 mg par voie intraveineuse suivie de 4 mg toutes les six heures par voie intramusculaire jusqu'à ce que les symptômes de l'œdème cérébral disparaissent. La réponse est généralement notée dans les 12 à 24 heures et la posologie peut être réduite après deux à quatre jours et progressivement arrêtée sur une période de cinq à sept jours. Pour la prise en charge palliative des patients atteints de tumeurs cérébrales récurrentes ou inopérables, un traitement d'entretien avec de l'injection de phosphate sodique de dexaméthasone, USP ou des comprimés DECADRON à la dose de 2 mg deux ou trois fois par jour peut être efficace.
Tests de suppression de la dexaméthasone
COMMENT FOURNIE
Comprimés DÉCADRON sont des comprimés compressés de forme pentagonale, colorés pour distinguer la puissance. Ils sont marqués et codés d'un côté et gravés avec DECADRON 0,5 mg de l'autre. Ils sont disponibles comme suit :
N° 7601 — 0,75 mg , de couleur bleu-vert et codé MSD 63.
CDN 0006-0063-12 5-12 PAK* (paquet de 12) CDN 0006-0063-68 bouteilles de 100.
N° 7598 — 0,5 mg , de couleur jaune et codé MSD 41.
CDN 0006-0041-68 bouteilles de 100.
Stockage
Conserver à température ambiante contrôlée de 20 à 25 °C (68 à 77 °F).
Fabriqué par : Merck Sharp & Dohme Corp., une filiale de Merck & Co., Inc., Whitehouse Station, NJ 08889, USA. Révisé : juillet 2016
EFFETS SECONDAIRES
Les effets indésirables suivants ont été signalés avec DECADRON ou d'autres corticostéroïdes :
Réactions allergiques
Réaction anaphylactoïde, anaphylaxie, œdème de Quincke.
Cardiovasculaire
Bradycardie, arrêt cardiaque, arythmies cardiaques, hypertrophie cardiaque, collapsus circulatoire, insuffisance cardiaque congestive, embolie graisseuse, hypertension, cardiomyopathie hypertrophique chez les prématurés, rupture du myocarde suite à un infarctus du myocarde récent (voir AVERTISSEMENTS , Cardio-Rénal ), œdème, œdème pulmonaire, syncope, tachycardie, thromboembolie, thrombophlébite, vascularite.
Dermatologique
Acné, dermatite allergique, peau sèche et squameuse, ecchymoses et pétéchies, érythème, troubles de la cicatrisation, augmentation de la transpiration, éruption cutanée, vergetures, suppression des réactions aux tests cutanés, peau fine et fragile, amincissement des cheveux, urticaire.
Endocrine
Diminution de la tolérance aux glucides et au glucose, développement d'un état cushingoïde, hyperglycémie, glycosurie, hirsutisme, hypertrichose, besoins accrus en insuline ou en hypoglycémiants oraux chez les diabétiques, manifestations de diabète sucré latent, irrégularités menstruelles, absence de réponse corticosurrénalienne et hypophysaire secondaire (en particulier en période de stress , comme dans le cas d'un traumatisme, d'une intervention chirurgicale ou d'une maladie), suppression de la croissance chez les patients pédiatriques.
Perturbations des fluides et des électrolytes
Insuffisance cardiaque congestive chez les patients sensibles, rétention hydrique, alcalose hypokaliémique, perte de potassium, rétention de sodium, syndrome de lyse tumorale.
Gastro-intestinal
Distension abdominale, élévation des taux sériques d'enzymes hépatiques (généralement réversible à l'arrêt), hépatomégalie, augmentation de l'appétit, nausées, pancréatite, ulcère peptique avec possibilité de perforation et d'hémorragie, perforation de l'intestin grêle et du gros intestin (en particulier chez les patients atteints d'une maladie inflammatoire de l'intestin), œsophagite ulcéreuse.
Métabolique
Bilan azoté négatif dû au catabolisme des protéines.
Musculo-squelettique
Nécrose aseptique des têtes fémorale et humérale, perte de masse musculaire, faiblesse musculaire, ostéoporose, fracture pathologique des os longs, myopathie stéroïdienne, rupture de tendon, fractures vertébrales par compression.
Neurologique/Psychiatrique
Convulsions, dépression, instabilité émotionnelle, euphorie, céphalées, augmentation de la pression intracrânienne avec œdème papillaire (pseudotumeur cérébrale) généralement après l'arrêt du traitement, insomnie, sautes d'humeur, névrite, neuropathie, paresthésie, changements de personnalité, troubles psychiques, vertiges.
Ophtalmique
Exophtalmie, glaucome, augmentation de la pression intraoculaire, cataracte sous-capsulaire postérieure.
Autre
Dépôts de graisse anormaux, diminution de la résistance aux infections, hoquet, augmentation ou diminution de la motilité et du nombre de spermatozoïdes, malaise, visage lunaire, prise de poids.
INTERACTIONS MÉDICAMENTEUSES
Aminoglutéthimide
L'aminoglutéthimide peut diminuer la suppression surrénalienne par les corticostéroïdes.
Injection d'amphotéricine B et agents appauvrissant le potassium
Lorsque des corticostéroïdes sont administrés en concomitance avec des hypokaliémiants (p. ex., amphotéricine B, diurétiques), les patients doivent être étroitement surveillés afin de déceler l'apparition d'une hypokaliémie. De plus, il y a eu des cas rapportés dans lesquels l'utilisation concomitante d'amphotéricine B et d'hydrocortisone a été suivie d'une hypertrophie cardiaque et d'une insuffisance cardiaque congestive.
Antibiotiques
Il a été rapporté que les antibiotiques macrolides provoquent une diminution significative de la clairance des corticostéroïdes (voir INTERACTIONS MÉDICAMENTEUSES , Inducteurs, inhibiteurs et substrats d'enzymes hépatiques ).
Anticholinestérases
L'utilisation concomitante d'agents anticholinestérasiques et de corticostéroïdes peut produire une faiblesse sévère chez les patients atteints de myasthénie grave. Si possible, les agents anticholinestérasiques doivent être arrêtés au moins 24 heures avant le début de la corticothérapie.
Anticoagulants, oraux
La co-administration de corticostéroïdes et de warfarine entraîne généralement une inhibition de la réponse à la warfarine, bien qu'il y ait eu des rapports contradictoires. Par conséquent, les indices de coagulation doivent être surveillés fréquemment pour maintenir l'effet anticoagulant souhaité.
Antidiabétiques
Étant donné que les corticostéroïdes peuvent augmenter les concentrations de glucose dans le sang, des ajustements posologiques des antidiabétiques peuvent être nécessaires.
Médicaments antituberculeux
Les concentrations sériques d'isoniazide peuvent être diminuées.
Cholestyramine
La cholestyramine peut augmenter la clairance des corticostéroïdes.

Ciclosporine
Une activité accrue de la cyclosporine et des corticostéroïdes peut survenir lorsque les deux sont utilisés simultanément. Des convulsions ont été signalées lors de cette utilisation concomitante.
Test de suppression de la dexaméthasone (DST)
Des résultats faussement négatifs au test de suppression de la dexaméthasone (DST) chez des patients traités par l'indométhacine ont été rapportés. Ainsi, les résultats du DST doivent être interprétés avec prudence chez ces patients.
Digitalis Glycosides
Les patients sous glycosides digitaliques peuvent être exposés à un risque accru d'arythmies dues à l'hypokaliémie.
Éphédrine
L'éphédrine peut augmenter la clairance métabolique des corticostéroïdes, entraînant une diminution des taux sanguins et une diminution de l'activité physiologique, nécessitant ainsi une augmentation de la posologie des corticostéroïdes.
Oestrogènes, y compris les contraceptifs oraux
Les œstrogènes peuvent diminuer le métabolisme hépatique de certains corticostéroïdes, augmentant ainsi leur effet.
Inducteurs, inhibiteurs et substrats d'enzymes hépatiques
Les médicaments qui induisent l'activité enzymatique du cytochrome P450 3A4 (CYP 3A4) (p. ex., barbituriques, phénytoïne, carbamazépine, rifampicine) peuvent augmenter le métabolisme des corticostéroïdes et nécessiter une augmentation de la posologie du corticostéroïde. Les médicaments qui inhibent le CYP 3A4 (par exemple, le kétoconazole, les antibiotiques macrolides tels que l'érythromycine) peuvent entraîner une augmentation des concentrations plasmatiques de corticostéroïdes. La dexaméthasone est un inducteur modéré du CYP 3A4. La co-administration avec d'autres médicaments qui sont métabolisés par le CYP 3A4 (par exemple, l'indinavir, l'érythromycine) peut augmenter leur clairance, entraînant une diminution de la concentration plasmatique.
Kétoconazole
Il a été rapporté que le kétoconazole diminue le métabolisme de certains corticostéroïdes jusqu'à 60 %, entraînant un risque accru d'effets secondaires des corticostéroïdes. De plus, le kétoconazole seul peut inhiber la synthèse des corticostéroïdes surrénaliens et peut provoquer une insuffisance surrénale lors du sevrage des corticostéroïdes.
Agents anti-inflammatoires non stéroïdiens (AINS)
L'utilisation concomitante d'aspirine (ou d'autres agents anti-inflammatoires non stéroïdiens) et de corticostéroïdes augmente le risque d'effets secondaires gastro-intestinaux. L'aspirine doit être utilisée avec prudence en association avec des corticostéroïdes en cas d'hypoprothrombinémie. La clairance des salicylates peut être augmentée lors de l'utilisation concomitante de corticostéroïdes.
Phénytoïne
Dans l'expérience post-commercialisation, des augmentations et des diminutions des taux de phénytoïne ont été rapportées avec la co-administration de dexaméthasone, entraînant des altérations du contrôle des crises.
Tests cutanés
Les corticostéroïdes peuvent supprimer les réactions aux tests cutanés.
Thalidomide
La co-administration avec la thalidomide doit être utilisée avec prudence, car une nécrolyse épidermique toxique a été rapportée lors d'une utilisation concomitante.
Vaccins
Les patients sous corticothérapie peuvent présenter une réponse diminuée aux anatoxines et aux vaccins vivants ou inactivés en raison de l'inhibition de la réponse des anticorps. Les corticostéroïdes peuvent également potentialiser la réplication de certains organismes contenus dans les vaccins vivants atténués. L'administration systématique de vaccins ou d'anatoxines doit être différée jusqu'à l'arrêt de la corticothérapie, si possible (voir AVERTISSEMENTS , Infections, Vaccination ).
AVERTISSEMENTS
Général
De rares cas de réactions anaphylactoïdes sont survenus chez des patients recevant une corticothérapie (voir EFFETS INDÉSIRABLES ).
Une posologie accrue de corticostéroïdes à action rapide est indiquée chez les patients sous corticothérapie soumis à un stress inhabituel avant, pendant et après la situation stressante.
Cardio-Rénal
Des doses moyennes et élevées de corticostéroïdes peuvent provoquer une élévation de la pression artérielle, une rétention de sodium et d'eau et une augmentation de l'excrétion de potassium. Ces effets sont moins susceptibles de se produire avec les dérivés synthétiques, sauf lorsqu'ils sont utilisés à fortes doses. Une diète incluant une restriction du sel et un appor supplémentaire en potassium peuvent être nécessaire. Tous les corticostéroïdes augmentent l'excrétion de calcium.
Les rapports de la littérature suggèrent une association apparente entre l'utilisation de corticostéroïdes et la rupture de la paroi libre du ventricule gauche après un infarctus du myocarde récent ; par conséquent, le traitement par corticostéroïdes doit être utilisé avec une grande prudence chez ces patients.
Endocrine
Les corticostéroïdes peuvent produire une suppression réversible de l'axe hypothalamo-hypophyso-surrénalien (HHS) avec un potentiel d'insuffisance en glucocorticostéroïdes après l'arrêt du traitement. L'insuffisance corticosurrénalienne peut résulter d'un arrêt trop rapide des corticostéroïdes et peut être minimisée par une réduction progressive de la posologie. Ce type d'insuffisance relative peut persister des mois après l'arrêt du traitement ; par conséquent, dans toute situation de stress survenant au cours de cette période, l'hormonothérapie doit être réinstituée. Si le patient reçoit déjà des stéroïdes, la posologie devra peut-être être augmentée.
La clairance métabolique des corticostéroïdes est diminuée chez les patients hypothyroïdiens et augmentée chez les patients hyperthyroïdiens. Les modifications de l'état de la thyroïde du patient peuvent nécessiter un ajustement de la posologie.
infections
Général
Les patients sous corticostéroïdes sont plus sensibles aux infections que les individus en bonne santé. Il peut y avoir une diminution de la résistance et une incapacité à localiser l'infection lorsque des corticostéroïdes sont utilisés. L'infection par tout agent pathogène (viral, bactérien, fongique, protozoaire ou helminthique) dans n'importe quel endroit du corps peut être associée à l'utilisation de corticostéroïdes seuls ou en association avec d'autres agents immunosuppresseurs. Ces infections peuvent être légères à sévères. Avec l'augmentation des doses de corticostéroïdes, le taux de survenue de complications infectieuses augmente. Les corticostéroïdes peuvent également masquer certains signes d'infection actuelle.
Les infections fongiques
Les corticostéroïdes peuvent exacerber les infections fongiques systémiques et ne doivent donc pas être utilisés en présence de telles infections à moins qu'ils ne soient nécessaires pour contrôler les réactions médicamenteuses potentiellement mortelles. Des cas ont été rapportés dans lesquels l'utilisation concomitante d'amphotéricine B et d'hydrocortisone a été suivie d'une hypertrophie cardiaque et d'une insuffisance cardiaque congestive (voir INTERACTIONS MÉDICAMENTEUSES , Injection d'amphotéricine B et agents appauvrissant le potassium ).
Pathogènes spéciaux
La maladie latente peut être activée ou il peut y avoir une exacerbation d'infections intercurrentes dues à des agents pathogènes, y compris celles causées par Amoeba, Candida, Cryptococcus, Mycobacterium, Nocardia, Pneumocystis, Toxoplasma.
Il est recommandé d'exclure une amibiase latente ou une amibiase active avant d'initier une corticothérapie chez tout patient ayant séjourné sous les tropiques ou chez tout patient souffrant de diarrhée inexpliquée.
De même, les corticostéroïdes doivent être utilisés avec beaucoup de prudence chez les patients présentant une infestation connue ou suspectée de Strongyloides (ver filiforme). Chez ces patients, l'immunosuppression induite par les corticostéroïdes peut entraîner une hyperinfection et une dissémination de Strongyloides avec une migration larvaire généralisée, souvent accompagnée d'une entérocolite sévère et d'une septicémie à Gram négatif potentiellement mortelle.
Les corticostéroïdes ne doivent pas être utilisés dans le paludisme cérébral.
Tuberculose
L'utilisation de corticostéroïdes dans la tuberculose active doit être limitée aux cas de tuberculose fulminante ou disséminée dans lesquels le corticostéroïde est utilisé pour la prise en charge de la maladie en conjonction avec un traitement antituberculeux approprié.
Si les corticostéroïdes sont indiqués chez les patients atteints de tuberculose latente ou de réactivité à la tuberculine, une surveillance étroite est nécessaire car une réactivation de la maladie peut survenir. Lors d'une corticothérapie prolongée, ces patients doivent recevoir une chimioprophylaxie.
Vaccination
L'administration de vaccins vivants ou vivants atténués est contre-indiquée chez les patients recevant des doses immunosuppressives de corticostéroïdes. Des vaccins tués ou inactivés peuvent être administrés. Cependant, la réponse à ces vaccins ne peut pas être prédite. Les procédures d'immunisation peuvent être entreprises chez les patients qui reçoivent des corticostéroïdes comme thérapie de remplacement, par exemple, pour la maladie d'Addison.
Infections virales
La varicelle et la rougeole peuvent avoir une évolution plus grave, voire mortelle, chez les patients pédiatriques et adultes sous corticostéroïdes. Chez les patients pédiatriques et adultes qui n'ont pas eu ces maladies, des précautions particulières doivent être prises pour éviter l'exposition. La contribution de la maladie sous-jacente et/ou de la corticothérapie antérieure au risque n'est pas non plus connue. En cas d'exposition à la varicelle, une prophylaxie avec des immunoglobulines varicelle-zona (VZIG) peut être indiquée. En cas d'exposition à la rougeole, une prophylaxie par immunoglobulines (IG) peut être indiquée. (Voir les notices d'emballage respectives pour VZIG et IG pour des informations complètes sur la prescription.) Si la varicelle se développe, un traitement avec des agents antiviraux doit être envisagé.
Ophtalmique
L'utilisation de corticostéroïdes peut provoquer des cataractes sous-capsulaires postérieures, un glaucome avec des lésions possibles des nerfs optiques et peut favoriser l'établissement d'infections oculaires secondaires dues à des bactéries, des champignons ou des virus. L'utilisation de corticoïdes oraux n'est pas recommandée dans le traitement de la névrite optique et peut entraîner une augmentation du risque de nouveaux épisodes. Les corticostéroïdes ne doivent pas être utilisés dans l'herpès simplex oculaire actif.
PRÉCAUTIONS
Général
La dose la plus faible possible de corticostéroïdes doit être utilisée pour contrôler l'état sous traitement. Lorsqu'une réduction de la posologie est possible, la réduction doit être progressive.
Étant donné que les complications du traitement par corticostéroïdes dépendent de la taille de la dose et de la durée du traitement, une décision risque/bénéfice doit être prise dans chaque cas individuel quant à la dose et à la durée du traitement et quant à savoir si un traitement quotidien ou intermittent doit être utilisé. .
Le sarcome de Kaposi a été signalé chez des patients recevant une corticothérapie, le plus souvent pour des affections chroniques. L'arrêt des corticostéroïdes peut entraîner une amélioration clinique.
Cardio-Rénal
Étant donné qu'une rétention sodée entraînant un œdème et une perte de potassium peut survenir chez les patients recevant des corticostéroïdes, ces agents doivent être utilisés avec prudence chez les patients souffrant d'insuffisance cardiaque congestive, d'hypertension ou d'insuffisance rénale.
Endocrine
L'insuffisance corticosurrénalienne secondaire d'origine médicamenteuse peut être minimisée par une réduction progressive de la posologie. Ce type d'insuffisance relative peut persister des mois après l'arrêt du traitement ; par conséquent, dans toute situation de stress survenant au cours de cette période, l'hormonothérapie doit être réinstituée. Étant donné que la sécrétion de minéralocorticoïdes peut être altérée, du sel et/ou un minéralocorticoïde doivent être administrés simultanément.
Gastro-intestinal
Les stéroïdes doivent être utilisés avec prudence dans les ulcères peptiques actifs ou latents, les diverticulites, les anastomoses intestinales récentes et la colite ulcéreuse non spécifique, car ils peuvent augmenter le risque de perforation.
Les signes d'irritation péritonéale après une perforation gastro-intestinale chez les patients recevant des corticostéroïdes peuvent être minimes ou absents.
Il existe un effet accru en raison de la diminution du métabolisme des corticostéroïdes chez les patients atteints de cirrhose.
Musculo-squelettique
Les corticostéroïdes diminuent la formation osseuse et augmentent la résorption osseuse à la fois par leur effet sur la régulation du calcium (c'est-à-dire la diminution de l'absorption et l'augmentation de l'excrétion) et l'inhibition de la fonction des ostéoblastes. Ceci, associé à une diminution de la matrice protéique de l'os secondaire à une augmentation du catabolisme des protéines et à une réduction de la production d'hormones sexuelles, peut entraîner une inhibition de la croissance osseuse chez les patients pédiatriques et le développement de l'ostéoporose à tout âge. Une attention particulière doit être accordée aux patients présentant un risque accru d'ostéoporose (par exemple, les femmes ménopausées) avant d'initier une corticothérapie.
Neuro-psychiatrique
Bien que des essais cliniques contrôlés aient montré que les corticostéroïdes sont efficaces pour accélérer la résolution des exacerbations aiguës de la sclérose en plaques, ils ne montrent pas qu'ils affectent le résultat final ou l'histoire naturelle de la maladie. Les études montrent que des doses relativement élevées de corticostéroïdes sont nécessaires pour démontrer un effet significatif. (Voir DOSAGE ET ADMINISTRATION .)
Une myopathie aiguë a été observée avec l'utilisation de doses élevées de corticostéroïdes, survenant le plus souvent chez des patients présentant des troubles de la transmission neuromusculaire (par exemple, myasthénie grave) ou chez des patients recevant un traitement concomitant avec des médicaments bloquants neuromusculaires (par exemple, pancuronium). Cette myopathie aiguë est généralisée, peut impliquer les muscles oculaires et respiratoires et peut entraîner une quadriparésie. Une élévation de la créatinine kinase peut survenir. L'amélioration clinique ou la récupération après l'arrêt des corticostéroïdes peut nécessiter des semaines, voire des années.
Des troubles psychiques peuvent apparaître lors de l'utilisation de corticostéroïdes, allant de l'euphorie, de l'insomnie, des sautes d'humeur, des changements de personnalité et de la dépression sévère à des manifestations psychotiques franches. De plus, une instabilité émotionnelle existante ou des tendances psychotiques peuvent être aggravées par les corticostéroïdes.
Ophtalmique
La pression intraoculaire peut devenir élevée chez certaines personnes. Si la corticothérapie est poursuivie pendant plus de 6 semaines, la pression intraoculaire doit être surveillée.
Carcinogenèse, mutagenèse, altération de la fertilité
Aucune étude adéquate n'a été menée chez l'animal pour déterminer si les corticostéroïdes ont un potentiel de carcinogenèse ou de mutagenèse.
Les stéroïdes peuvent augmenter ou diminuer la motilité et le nombre de spermatozoïdes chez certains patients.
Grossesse
Effets tératogènes
Catégorie de grossesse C.
Les corticostéroïdes se sont avérés tératogènes chez de nombreuses espèces lorsqu'ils sont administrés à des doses équivalentes à la dose humaine. Des études animales dans lesquelles des corticostéroïdes ont été administrés à des souris, des rats et des lapins gravides ont révélé une incidence accrue de fente palatine chez la progéniture. Il n'y a pas d'études adéquates et bien contrôlées chez les femmes enceintes. Les corticostéroïdes ne doivent être utilisés pendant la grossesse que si le bénéfice potentiel justifie le risque potentiel pour le fœtus. Les nourrissons nés de mères qui ont reçu des doses importantes de corticostéroïdes pendant la grossesse doivent être surveillés attentivement afin de détecter tout signe d'hypoadrénalisme.
Mères allaitantes
Les corticostéroïdes administrés par voie systémique apparaissent dans le lait maternel et peuvent inhiber la croissance, interférer avec la production endogène de corticostéroïdes ou provoquer d'autres effets indésirables. En raison du risque d'effets indésirables graves chez les nourrissons allaités par les corticostéroïdes, une décision doit être prise d'interrompre l'allaitement ou d'arrêter le médicament, en tenant compte de l'importance du médicament pour la mère.
Utilisation pédiatrique
L'efficacité et l'innocuité des corticostéroïdes dans la population pédiatrique sont basées sur le cours bien établi de l'effet des corticostéroïdes, qui est similaire dans les populations pédiatriques et adultes. Les études publiées fournissent des preuves de l'efficacité et de l'innocuité chez les patients pédiatriques pour le traitement du syndrome néphrotique (patients > 2 ans) et des lymphomes et leucémies agressifs (patients > 1 mois). D'autres indications pour l'utilisation pédiatrique des corticostéroïdes, par exemple, l'asthme sévère et la respiration sifflante, sont basées sur des essais adéquats et bien contrôlés menés chez l'adulte, en partant du principe que l'évolution des maladies et leur physiopathologie sont considérées comme sensiblement similaires dans les deux populations.
Les effets indésirables des corticostéroïdes chez les patients pédiatriques sont similaires à ceux observés chez les adultes (voir EFFETS INDÉSIRABLES ). Comme les adultes, les patients pédiatriques doivent être surveillés attentivement avec des mesures fréquentes de la pression artérielle, du poids, de la taille, de la pression intraoculaire et une évaluation clinique pour la présence d'infection, de troubles psychosociaux, de thromboembolie, d'ulcères peptiques, de cataractes et d'ostéoporose. Les patients pédiatriques qui sont traités avec des corticostéroïdes par n'importe quelle voie, y compris les corticostéroïdes administrés par voie systémique, peuvent présenter une diminution de leur vitesse de croissance. Cet impact négatif des corticostéroïdes sur la croissance a été observé à de faibles doses systémiques et en l'absence de preuves de laboratoire de suppression de l'axe hypothalamo-hypophyso-surrénalien (HHS) (c.-à-d. stimulation de la cosyntropine et taux plasmatiques basaux de cortisol). La vitesse de croissance peut donc être un indicateur plus sensible de l'exposition systémique aux corticostéroïdes chez les patients pédiatriques que certains tests couramment utilisés de la fonction de l'axe HPA. La croissance linéaire des patients pédiatriques traités avec des corticostéroïdes doit être surveillée et les effets potentiels sur la croissance d'un traitement prolongé doivent être mis en balance avec les avantages cliniques obtenus et la disponibilité d'alternatives thérapeutiques. Afin de minimiser les effets potentiels des corticostéroïdes sur la croissance, les patients pédiatriques doivent être titrés à la dose efficace la plus faible.
Utilisation gériatrique
Les études cliniques n'ont pas inclus un nombre suffisant de sujets âgés de 65 ans et plus pour déterminer s'ils réagissent différemment des sujets plus jeunes. L'autre expérience clinique annoncée n'a pas identifié de différences dans les réponses entre les patients assez âgés et plus jeunes. En général, la sélection de la dose pour un patient âgé doit être prudente, en commençant généralement à l'extrémité inférieure de la plage posologique, reflétant la plus grande fréquence de diminution de la fonction hépatique, rénale ou cardiaque et de maladie concomitante ou d'un autre traitement médicamenteux. En particulier, le risque accru de diabète sucré, de rétention hydrique et d'hypertension chez les patients âgés traités par corticostéroïdes doit être pris en compte.
SURDOSAGE
Le traitement du surdosage repose sur une thérapie de soutien et symptomatique. En cas de surdosage aigu, selon l'état du patient, le traitement de soutien peut comprendre un lavage gastrique ou des vomissements.
CONTRE-INDICATIONS
Infections fongiques systémiques (voir AVERTISSEMENTS , Les infections fongiques ).
Les comprimés DECADRON sont contre-indiqués chez les patients hypersensibles à l'un des composants de ce produit.
PHARMACOLOGIE CLINIQUE
Les glucocorticoïdes, naturels et synthétiques, sont des stéroïdes corticosurrénaliens qui sont facilement absorbés par le tractus gastro-intestinal. Les glucocorticoïdes provoquent des effets métaboliques variés. De plus, ils modifient les réponses immunitaires du corps à divers stimuli. Les glucocorticoïdes naturels (hydrocortisone et cortisone), qui ont également des propriétés de rétention du sodium, sont utilisés comme thérapie de remplacement dans les états de déficience corticosurrénalienne. Leurs analogues synthétiques, dont la dexaméthasone, sont principalement utilisés pour leurs effets anti-inflammatoires dans les troubles de nombreux systèmes organiques.
À des doses anti-inflammatoires équipotentes, la dexaméthasone est presque totalement dépourvue de la propriété de rétention de sodium de l'hydrocortisone et des dérivés étroitement apparentés de l'hydrocortisone.
INFORMATIONS PATIENTS
Les patients doivent être avertis de ne pas interrompre l'utilisation de corticostéroïdes brusquement ou sans surveillance médicale. Étant donné qu'une utilisation prolongée peut provoquer une insuffisance surrénalienne et rendre les patients dépendants des corticostéroïdes, ils doivent informer tout personnel médical qu'ils prennent des corticostéroïdes et consulter immédiatement un médecin s'ils développent une maladie aiguë, notamment de la fièvre ou d'autres signes d'infection. Après un traitement prolongé, l'arrêt des corticostéroïdes peut entraîner des symptômes du syndrome de sevrage des corticostéroïdes, notamment des myalgies, des arthralgies et des malaises.
Les personnes qui prennent des corticostéroïdes doivent être averties d'éviter l'exposition à la varicelle ou à la rougeole. Les patients doivent également être informés qu'en cas d'exposition, un avis médical doit être recherché sans délai.
