Prednisolone 20mg, 40mg, 5mg, 10mg Utilisations, effets secondaires et dosage. Prix en Pharmacie. Medicaments generiques sans ordonnance.
Qu'est-ce que la Prednisolone 10 mg et comment est-elle utilisée ?
La prednisolone 20 mg est un médicament d'ordonnance utilisé pour traiter les symptômes de la polyarthrite rhumatoïde et de la sclérose en plaques. La prednisolone 40 mg peut être utilisée seule ou avec d'autres médicaments.
La prednisolone appartient à une classe de médicaments appelés corticostéroïdes.
Quels sont les effets secondaires possibles de Prednisolone 5mg ?
La prednisolone peut provoquer des effets secondaires graves, notamment :
- toux,
- mal de gorge,
- fièvre,
- des frissons
- mycose,
- taches blanches dans la bouche, et
- changements dans les pertes vaginales
Consultez immédiatement un médecin si vous présentez l'un des symptômes énumérés ci-dessus.
Les effets secondaires les plus courants de la prednisolone comprennent :
- infections,
- brûlures d'estomac,
- troubles du sommeil (insomnie),
- faim,
- nausée,
- mal de tête,
- vertiges,
- changements menstruels,
- augmentation de la transpiration,
- l'acné, et
- nervosité
Dites au médecin si vous avez un effet secondaire qui vous dérange ou qui ne disparaît pas.
Ce ne sont pas tous les effets secondaires possibles de la Prednisolone. Pour plus d'informations, consultez votre médecin ou votre pharmacien.
Appelez votre médecin pour obtenir des conseils médicaux sur les effets secondaires. Vous pouvez signaler les effets secondaires à la FDA au 1-800-FDA-1088.
LA DESCRIPTION
Les glucocorticoïdes sont des stéroïdes corticosurrénaliens, à la fois naturels et synthétiques, qui sont facilement absorbés par le tractus gastro-intestinal. La prednisolone (prednisolone (comprimés de prednisolone (comprimés de prednisolone))) est une poudre cristalline blanche, très légèrement soluble dans l'eau. Il est désigné chimiquement comme pregna-1,4-diène-3,20-dione,11,17,21-trihydroxy-,(11β)-. La formule structurale est représentée ci-dessous :
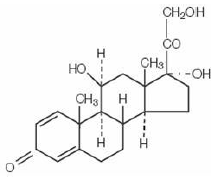 C21H28O5 PM 360,45
C21H28O5 PM 360,45 Les comprimés de prednisolone USP 5 mg contiennent les ingrédients inactifs suivants : lactose anhydre, dioxyde de silicium colloïdal, crospovidone, D&C jaune n° 10, docusate sodique, FD&C jaune n° 6, stéarate de magnésium et benzoate de sodium.
LES INDICATIONS
1. Troubles endocriniens.
Insuffisance corticosurrénalienne primaire ou secondaire (l'hydrocortisone ou la cortisone est le premier choix ; des analogues synthétiques peuvent être utilisés en conjonction avec des minéralocorticoïdes, le cas échéant ; dans la petite enfance, la supplémentation en minéralocorticoïdes est particulièrement importante).
Hyperplasie surrénale congénitale
Thyroïdite non suppurée
Hypercalcémie associée au cancer
2. Troubles rhumatismaux.
En tant que traitement d'appoint pour une administration à court terme (pour aider le patient à surmonter un épisode aigu ou une exacerbation) dans :
Rhumatisme psoriasique
La polyarthrite rhumatoïde; y compris la polyarthrite rhumatoïde juvénile (certains cas peuvent nécessiter un traitement d'entretien à faible dose)
Spondylarthrite ankylosante
Bursite aiguë et subaiguë
Ténosynovite aiguë non spécifique
Arthrite goutteuse aiguë
Arthrose post-traumatique
Synovite de l'arthrose
Épicondylite
3. Maladies du collagène. Au cours d'une exacerbation ou comme traitement d'entretien dans des cas sélectionnés de :
Le lupus érythémateux disséminé
Cardite rhumatismale aiguë
Dermatomyosite systémique (polymyosite)
4. Maladies dermatologiques
Pemphigus
Dermatite herpétiforme bulleuse
Érythème polymorphe sévère (syndrome de Stevens-Johnson)
Dermatite exfoliative
Mycose fongoïde
Psoriasis sévère
Dermatite séborrhéique sévère
5. États allergiques.
Contrôle des affections allergiques graves ou invalidantes intraitables par des essais adéquats de traitement conventionnel :
rhinite allergique saisonnière ou perannuelle
Maladie sérique
L'asthme bronchique
Dermatite de contact
La dermatite atopique
Réactions d'hypersensibilité médicamenteuse
6. Maladies ophtalmiques.
Processus allergiques et inflammatoires aigus et chroniques sévères impliquant l'œil et ses annexes tels que :
Conjonctivite allergique
Kératite
Ulcères marginaux cornéens allergiques
Zona ophtalmique
Iritis et iridocyclite
Choriorétinite
Inflammation du segment antérieur
Uvéite postérieure diffuse et choroïdite
Névrite optique
Ophtalmie sympathique
7. Maladies respiratoires
Sarcoïdose symptomatique
Syndrome de Loeffler non gérable par d'autres moyens
Bérylliose
Tuberculose pulmonaire fulminante ou disséminée en cas d'utilisation concomitante avec une chimiothérapie antituberculeuse appropriée
Pneumopathie d'aspiration
8. Troubles hématologiques
Purpura thrombocytopénique idiopathique chez l'adulte
Thrombocytopénie secondaire chez l'adulte
Anémie hémolytique acquise (auto-immune)
Érythroblastopénie (anémie RBC)
Anémie hypoplasique congénitale (érythroïde)
9. Maladies néoplasiques. Pour la prise en charge palliative de :
Leucémies et lymphomes chez l'adulte
Leucémie aiguë de l'enfant
10. États oedémateux.
Induire une diurèse ou une rémission de la protéinurie dans le syndrome néphritique, sans urémie, de type idiopathique ou dû au lupus érythémateux.
11. Maladies gastro-intestinales. Pour guider le patient pendant une période critique de la maladie dans :
Rectocolite hémorragique
Entérite régionale
12. Système nerveux. Exacerbations aiguës de la sclérose en plaques
13. Divers
Méningite tuberculeuse avec bloc sous-arachnoïdien ou bloc imminent en cas d'utilisation concomitante avec une chimiothérapie antituberculeuse appropriée
Trichinose avec atteinte neurologique ou myocardique
DOSAGE ET ADMINISTRATION
La posologie initiale des comprimés de prednisolone (prednisolone (prednisolone (prednisolone comprimés) comprimés)) peut varier de 5 mg à 60 mg par jour en fonction de l'entité pathologique spécifique traitée. Dans des situations moins graves, des doses plus faibles suffiront généralement, tandis que chez certains patients, des doses initiales plus élevées peuvent être nécessaires. La posologie initiale doit être maintenue ou ajustée jusqu'à ce qu'une réponse satisfaisante soit notée. Si, après une période de temps raisonnable, il n'y a pas de réponse clinique satisfaisante, la prednisolone (prednisolone (comprimés de prednisolone (comprimés de prednisolone))) doit être interrompue et le patient transféré vers un autre traitement approprié.
IL FAUT SOULIGNER QUE LES EXIGENCES DE DOSAGE SONT VARIABLES ET DOIVENT ÊTRE INDIVIDUALISÉES EN FONCTION DE LA MALADIE SOUS TRAITEMENT ET DE LA RÉPONSE DU PATIENT.
Après qu'une réponse favorable soit notée, le dosage d'entretien approprié devrait être déterminé en diminuant le dosage initial de médicament dans de petites augmentations à intervalles de temps appropriés jusqu'à ce que le dosage le plus bas qui maintienne une réponse clinique adéquate soit atteint. Il convient de garder à l'esprit qu'une surveillance constante est nécessaire en ce qui concerne la posologie du médicament. Parmi les situations pouvant rendre nécessaires des ajustements posologiques figurent les modifications de l'état clinique secondaires à des rémissions ou à des exacerbations du processus pathologique, la réactivité individuelle du patient au médicament et l'effet de l'exposition du patient à des situations stressantes non directement liées à l'entité pathologique sous traitement ; dans cette dernière situation, il peut être nécessaire d'augmenter la dose de prednisolone (prednisolone (comprimés de prednisolone (comprimés de prednisolone))) pendant une période de temps compatible avec l'état du patient. Si après un traitement à long terme, le médicament doit être arrêté, il est recommandé de le retirer progressivement plutôt que brusquement.
Thérapie d'un jour sur deux
La thérapie d'un jour sur deux est un schéma posologique de corticostéroïdes dans lequel deux fois la dose quotidienne habituelle de corticoïde est administrée un matin sur deux. Le but de ce mode de traitement est de fournir au patient nécessitant un traitement à dose pharmacologique à long terme les effets bénéfiques des corticoïdes tout en minimisant certains effets indésirables, y compris la suppression hypophyso-surrénalienne, l'état cushingoïde, les symptômes de sevrage des corticoïdes et la suppression de la croissance chez les enfants. .
La justification de ce schéma thérapeutique repose sur deux prémisses majeures : (a) l'effet anti-inflammatoire ou thérapeutique des corticoïdes persiste plus longtemps que leur présence physique et leurs effets métaboliques et (b) l'administration du corticostéroïde un matin sur deux permet le rétablissement d'une activité hypothalamo-hypophyso-surrénalienne (HPA) plus proche de la normale le jour sans stéroïdes.
Un bref examen de la physiologie HPA peut être utile pour comprendre cette justification. Agissant principalement par l'hypothalamus, une chute du cortisol libre stimule la glande pituitaire pour produire des quantités croissantes de corticotropine (ACTH) tandis qu'une augmentation du cortisol libre inhibe la sécrétion d'ACTH. Normalement, le système HPA est caractérisé par un rythme diurne (circadien). Les niveaux sériques d'ACTH augmentent d'un point bas vers 22h00 à un niveau maximal vers 6h00. L'augmentation des niveaux d'ACTH stimule l'activité corticosurrénalienne entraînant une augmentation du cortisol plasmatique avec des niveaux maximaux survenant entre 2h00 et 8h00. Cette augmentation du cortisol atténue la production d'ACTH. et à son tour l'activité corticosurrénalienne. Il y a une chute progressive des corticoïdes plasmatiques au cours de la journée, les niveaux les plus bas se produisant vers minuit.
Le rythme diurne de l'axe HPA est perdu dans la maladie de Cushing, un syndrome d'hyperfonction corticosurrénalienne caractérisé par l'obésité avec une distribution centripète des graisses, un amincissement de la peau avec des ecchymoses faciles, une fonte musculaire avec faiblesse, une hypertension, un diabète latent, une ostéoporose, un déséquilibre électrolytique, etc. Les mêmes résultats cliniques d'hyperadrénocorticisme peuvent être notés au cours de la corticothérapie à dose pharmacologique à long terme administrée en doses fractionnées quotidiennes conventionnelles. Il semblerait donc qu'une perturbation du cycle diurne avec maintien de valeurs élevées de corticoïdes pendant la nuit puisse jouer un rôle important dans le développement d'effets corticoïdes indésirables. S'échapper de ces taux plasmatiques constamment élevés, même pendant de courtes périodes, peut contribuer à protéger contre les effets pharmacologiques indésirables.
Au cours d'une corticothérapie à dose pharmacologique conventionnelle, la production d'ACTH est inhibée avec une suppression ultérieure de la production de cortisol par le cortex surrénalien. Le temps de récupération pour une activité HPA normale est variable en fonction de la dose et de la durée du traitement. Pendant ce temps, le patient est vulnérable à toute situation stressante. Bien qu'il ait été démontré qu'il y a considérablement moins de suppression surrénalienne après une dose matinale unique de prednisolone (prednisolone (prednisolone (prednisolone 5mg comprimés) comprimés)) (10 mg) par opposition à un quart de cette dose administrée toutes les 6 heures, il est la preuve qu'un certain effet suppresseur sur l'activité surrénalienne peut être reporté dans le jour suivant lorsque des doses pharmacologiques sont utilisées. En outre, il a été démontré qu'une dose unique de certains corticostéroïdes produira une suppression corticosurrénalienne pendant deux jours ou plus. D'autres corticoïdes, y compris la méthylprednisolone 20 mg, l'hydrocortisone, la prednisone et la prednisolone (comprimés de prednisolone [prednisolone (comprimés de prednisolone))], sont considérés comme ayant une courte durée d'action (produisant une suppression corticosurrénalienne pendant 1 1/4 jours à 1 ½ jours après une dose unique ) et sont donc recommandés pour un traitement d'un jour sur deux.
Les éléments suivants doivent être gardés à l'esprit lors de l'examen d'un traitement d'un jour sur deux :
COMMENT FOURNIE
Prednisolone (comprimés de prednisolone (comprimés de prednisolone (comprimés de prednisolone))) Les comprimés USP à 5 mg sont des comprimés sécables, ronds, de couleur pêche, imprimés DAN DAN 5059, fournis en flacons de 100 et 1000.
Distribuer dans un récipient bien fermé avec une fermeture de sécurité pour les enfants. Conserver à 20°-25°C (68°-77°F). [Voir USP température ambiante contrôlée.]
Watson Laboratories, Inc., Corona, CA 92880 États-Unis. Révisé : juin 2006. Date de révision FDA : 16/09/2007
EFFETS SECONDAIRES
Perturbations des fluides et des électrolytes
Rétention de sodium. Rétention d'eau. Insuffisance cardiaque congestive chez les patients sensibles. Perte de potassium. Alcalose hypokaliémique. Hypertension.
Musculo-squelettique
Faiblesse musculaire. Myopathie stéroïdienne. Perte de masse musculaire. Ostéoporose. Fractures vertébrales par tassement. Nécrose aseptique des têtes fémorale et humérale. Fracture pathologique des os longs.
Gastro-intestinal
Ulcère peptique avec possibilité de perforation et d'hémorragie. Pancréatite. Distension abdominale. Oesophagite ulcéreuse.
Dermatologique
Mauvaise cicatrisation des plaies. Peau fine et fragile. Pétéchies et ecchymoses. Érythème facial. Augmentation de la transpiration. Peut supprimer les réactions aux tests cutanés.
Neurologique
Convulsions. Augmentation de la pression intracrânienne avec œdème papillaire (pseudotumeur cérébrale) généralement après le traitement. Vertige. Mal de tête.
Endocrine
Irrégularités menstruelles. Développement de l'état Cushingoïde. Suppression de la croissance chez les enfants. Absence de réponse corticosurrénalienne et hypophysaire secondaire, en particulier en période de stress, comme lors d'un traumatisme, d'une intervention chirurgicale ou d'une maladie. Diminution de la tolérance aux glucides. Manifestations du diabète sucré latent. Besoins accrus en insuline ou en hypoglycémiants oraux chez les diabétiques.
Ophtalmique
Cataractes sous-capsulaires postérieures. Augmentation de la pression intraoculaire. Glaucome. Exophtalmie.
Métabolique
Bilan azoté négatif dû au catabolisme des protéines.
INTERACTIONS MÉDICAMENTEUSES
Aucune information fournie.
AVERTISSEMENTS
Les personnes qui prennent des médicaments qui suppriment le système immunitaire sont plus sensibles aux infections que les personnes en bonne santé. La varicelle et la rougeole, par exemple, peuvent avoir une évolution plus grave, voire mortelle, chez les enfants ou les adultes non immunisés sous corticostéroïdes. Chez ces enfants ou adultes qui n'ont pas eu ces maladies, des précautions particulières doivent être prises pour éviter l'exposition. L'effet de la dose, de la voie et de la durée d'administration des corticoïdes sur le risque de développer une infection disséminée n'est pas connu. La contribution de la maladie sous-jacente et/ou de la corticothérapie antérieure au risque n'est pas non plus connue. En cas d'exposition à la varicelle, une prophylaxie avec des immunoglobulines varicelle-zona (VZIG) peut être indiquée. En cas d'exposition à la rougeole, une prophylaxie avec un pool d'immunoglobulines intramusculaires (IG) peut être indiquée. (Voir les notices d'emballage respectives pour des informations complètes sur la prescription de VZIG et IG.) Si la varicelle se développe, un traitement avec des agents antiviraux peut être envisagé.
Chez les patients sous corticothérapie soumis à un stress inhabituel, une augmentation de la dose de corticoïdes à action rapide avant, pendant et après la situation de stress est indiquée.
Les corticostéroïdes peuvent masquer certains signes d'infection et de nouvelles infections peuvent apparaître pendant leur utilisation. Il peut y avoir une diminution de la résistance et une incapacité à localiser l'infection lorsque des corticostéroïdes sont utilisés.
L'utilisation prolongée de corticostéroïdes peut produire des cataractes sous-capsulaires postérieures, un glaucome avec des lésions possibles des nerfs optiques et peut favoriser l'établissement d'infections oculaires secondaires dues à des champignons ou à des virus.
Utilisation pendant la grossesse
Étant donné qu'aucune étude adéquate sur la reproduction humaine n'a été réalisée avec les corticostéroïdes, l'utilisation de ces médicaments pendant la grossesse, les mères allaitantes ou les femmes en âge de procréer nécessite que les avantages possibles du médicament soient mis en balance avec les risques potentiels pour la mère et l'embryon ou le fœtus. Les nourrissons nés de mères qui ont reçu des doses importantes de corticostéroïdes pendant la grossesse doivent être surveillés attentivement afin de détecter tout signe d'hypoadrénalisme.
Des doses moyennes et élevées d'hydrocortisone ou de cortisone peuvent provoquer une élévation de la tension artérielle, une rétention de sel et d'eau et une excrétion accrue de potassium. Ces effets sont moins susceptibles de se produire avec des dérivés synthétiques, sauf lorsqu'ils sont utilisés à fortes doses. Une diète incluant une restriction du sel et un appor supplémentaire en potassium peuvent être nécessaire. Tous les corticostéroïdes augmentent l'excrétion de calcium.
Pendant la corticothérapie, les patients ne doivent pas être vaccinés contre la variole. D'autres procédures d'immunisation ne doivent pas être entreprises chez les patients sous corticostéroïdes, en particulier à forte dose, en raison des risques possibles de complications neurologiques et d'un manque de réponse en anticorps.
L'utilisation de la prednisolone (prednisolone (prednisolone (prednisolone 5 mg comprimés) comprimés) comprimés) dans la tuberculose active doit être limitée aux cas de tuberculose fulminante ou disséminée dans lesquels le corticostéroïde est utilisé pour la prise en charge de la maladie en conjonction avec un traitement antituberculeux approprié. .
Si les corticostéroïdes sont indiqués chez les patients atteints de tuberculose latente ou de réactivité à la tuberculine, une surveillance étroite est nécessaire car une réactivation de la maladie peut survenir. Lors d'une corticothérapie prolongée, ces patients doivent recevoir une chimioprophylaxie.
PRÉCAUTIONS
L'insuffisance corticosurrénalienne secondaire d'origine médicamenteuse peut être minimisée par une réduction progressive de la posologie. Ce type d'insuffisance relative peut persister des mois après l'arrêt du traitement ; par conséquent, dans toute situation de stress survenant au cours de cette période, l'hormonothérapie doit être réinstituée. Étant donné que la sécrétion de minéralocorticoïdes peut être altérée, du sel et/ou un minéralocorticoïde doivent être administrés simultanément.
Il y a un effet accru des corticostéroïdes sur les patients souffrant d'hypothyroïdie et chez ceux atteints de cirrhose.
Les corticostéroïdes doivent être utilisés avec prudence chez les patients atteints d'herpès simplex oculaire en raison d'une éventuelle perforation cornéenne.
La dose la plus faible possible de corticostéroïde doit être utilisée pour contrôler l'état sous traitement, et lorsqu'une réduction de la posologie est possible, la réduction doit être progressive.
Des troubles psychiques peuvent apparaître lors de l'utilisation de corticostéroïdes, allant de l'euphorie, de l'insomnie, des sautes d'humeur, des changements de personnalité et de la dépression sévère à des manifestations psychotiques franches. De plus, une instabilité émotionnelle existante ou des tendances psychotiques peuvent être aggravées par les corticostéroïdes.
L'aspirine doit être utilisée avec prudence en association avec des corticostéroïdes en cas d'hypoprothrombinémie.
Les stéroïdes doivent être utilisés avec prudence dans la colite ulcéreuse non spécifique, s'il existe une probabilité de perforation imminente, d'abcès ou d'autre infection pyogène ; diverticulite; anastomoses intestinales fraîches ; ulcère peptique actif ou latent ; insuffisance rénale; hypertension; l'ostéoporose et la myasthénie grave.
La croissance et le développement des nourrissons et des enfants sous corticothérapie prolongée doivent être soigneusement observés.
Bien que des essais cliniques contrôlés aient montré que les corticostéroïdes sont efficaces pour accélérer la résolution des exacerbations aiguës de la sclérose en plaques, ils ne montrent pas qu'ils affectent le résultat final ou l'histoire naturelle de la maladie. Les études montrent que des doses relativement élevées de corticostéroïdes sont nécessaires pour démontrer un effet significatif. (Voir DOSAGE ET ADMINISTRATION section.)
Étant donné que les complications du traitement par glucocorticoïdes dépendent de la taille de la dose et de la durée du traitement, une décision risque/bénéfice doit être prise dans chaque cas individuel quant à la dose et à la durée du traitement et quant à savoir si un traitement quotidien ou intermittent doit être utilisé. .
SURDOSAGE
Aucune information fournie.
CONTRE-INDICATIONS
Infections fongiques systémiques
PHARMACOLOGIE CLINIQUE
Les glucocorticoïdes naturels (hydrocortisone et cortisone), qui ont également des propriétés de rétention de sel, sont utilisés comme thérapie de remplacement dans les états de déficience corticosurrénalienne. La prednisolone (prednisolone (prednisolone (prednisolone 40 mg comprimés) comprimés) comprimés) est principalement utilisée pour ses puissants effets anti-inflammatoires dans les troubles de nombreux systèmes organiques.
Les glucocorticoïdes provoquent des effets métaboliques profonds et variés. De plus, ils modifient les réponses immunitaires du corps à divers stimuli.
INFORMATIONS PATIENTS
Les personnes qui prennent des doses immunosuppressives de corticostéroïdes doivent être averties d'éviter l'exposition à la varicelle ou à la rougeole. Les patients doivent également être informés qu'en cas d'exposition, un avis médical doit être recherché sans délai.
